La inflamación de la mama es una inflamación de la glándula mamaria del pezón y / o de las glándulas mamarias. Los especialistas distinguen mastitis puerperal, mastitis extra-puerperal y mastitis neonatal. ¿Cuáles son las causas y los síntomas de la mastitis? ¿Cómo va el tratamiento?
La inflamación de la mama (mastitis) se asocia principalmente con la lactancia, ya que el 95 por ciento de los casos de lactancia son mastitis puerperal (mastitis puerperalis). El 5 por ciento restante son mastitis posparto (mastitis no puerperalis), mastitis neonatal (mastitis neonatorum) y el absceso de Montgomery.
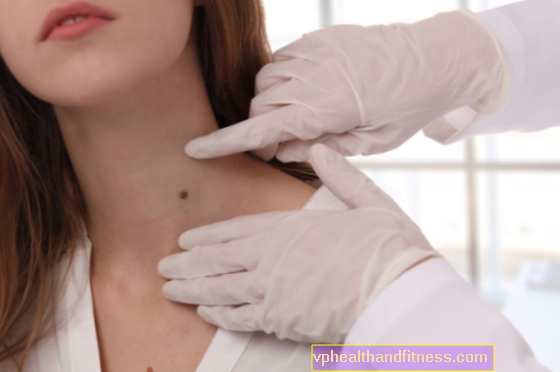
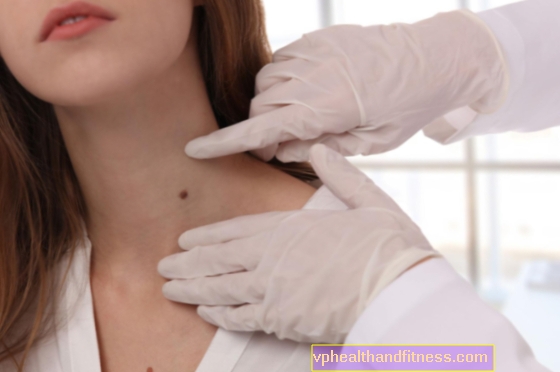
La inflamación de la mama puede adoptar la forma de inflamación del pezón (thelitis) y / o inflamación de las glándulas mamarias (mastitis). Los primeros signos de inflamación de las mamas son dolor mamario, enrojecimiento, hinchazón y aumento del calor local.
La inflamación de la mama en los hombres es muy rara. Si el tratamiento es ineficaz, se realiza un examen histopatológico para descartar cáncer de mama, y en el caso de inflamación del pezón, se realiza cáncer de Paget.
Mastitis puerperal: causas, síntomas, tratamiento.
Mastitis posparto (mastitis posmenstrual, mastitis puerperalis) generalmente ocurre entre las 2 y 6 semanas posparto, aunque puede desarrollarse en cualquier momento durante la lactancia. La mastitis puerperal dura en promedio 3-4 días, siendo el segundo día el más difícil. El tratamiento adecuado reduce la fiebre después de aproximadamente un día y el dolor y la hinchazón desaparecen en 48 horas.
La mastitis puerperal es causada con mayor frecuencia por estafilococo dorado (Staphylococcus aureus), pero también puede ser causado por estafilococos cutáneos (Staphylococcus epidermidis), estreptococos β-hemolíticos de los grupos A y B, bacilos de colon, es decir E. coliy también hongos (levaduras). Primero, sin embargo, debe haber una situación que les abra el camino y facilite su colonización.
Entonces, ¿qué es propicio para el desarrollo de la inflamación? En primer lugar, estancamiento de alimentos, vaciado incompleto de los senos, frecuencia de alimentación reducida, traumatismo en los senos, sobreproducción de leche causada por un bombeo innecesario, nutrición inadecuada, daño en los pezones, técnica de alimentación incorrecta, inmunidad corporal reducida, inflamación de los senos previa.
Hay dos tipos de mastitis puerperal:
- adenitis - cuando la infección ocurre después de la obstrucción del conducto de la leche o como resultado del estancamiento de los alimentos, y si se permite una encapsulación inflamatoria, se formará un absceso
- celulitis - a través de la piel dañada del pezón, el torrente sanguíneo causa una infección del tejido conectivo de la glándula mamaria
Los primeros síntomas de la mastitis puerperal suelen ser dolor de mama (localizado en un lugar), enrojecimiento local de la piel y febrícula. Además, el área infectada está más cálida y muestra sensibilidad y dolor a la palpación. Con el tiempo, se desarrolla fiebre alta, el enrojecimiento, la hinchazón y el dolor empeoran, junto con escalofríos, dolor de huesos, dolor de cabeza y latidos cardíacos rápidos (taquicardia).
La mastitis puerperal afecta con mayor frecuencia el cuadrante superior externo de la mama, aunque puede extenderse a toda la mama.
De acuerdo con las pautas de la OMS, cuando después de dos días de terapia antibiótica empírica (administración de un antibiótico de amplio espectro) no hay mejoría, la inflamación es recurrente, ha ocurrido en el hospital o es extremadamente severa, se debe analizar la leche y determinar el antibiograma.
Vale la pena saberloSi desea evitar la mastitis puerperal, debe:
- templar los senos en el tercer trimestre
- prevenir cualquier daño al pezón
- en caso de grietas, use la pomada después de cada toma
- Evite las compresas húmedas para las grietas, ya que favorecen la maceración de la epidermis.
- deje de alimentar durante 1-2 días si las grietas son profundas y extraiga la leche durante este tiempo
En la etapa inicial (el primer día después del inicio de los síntomas), a veces es suficiente sujetar al bebé al pecho de manera adecuada y regular (o usar un extractor de leche si el bebé succiona muy poco), compresas frías en el pecho, abundante líquido y descanso. Sin embargo, si no hay una mejora significativa dentro de las 24 horas posteriores al inicio de los síntomas, es imperativo consultar a un médico.
Si no desea empeorar su condición, no masajee ni amase sus senos ni aplique compresas calientes.
Por lo general, la pronta administración de un antibiótico, analgésicos recetados por el médico, agarrarse regularmente al pecho y compresas frías de repollo resuelven rápidamente el problema. Los fármacos que inhiben la secreción de prolactina y, por tanto, inhiben la lactancia, como la bromocriptina, se pueden utilizar para tratar la mastitis puerperal. Sin embargo, si desea continuar amamantando, puede optar por no participar después de consultar a su médico y asesor de lactancia.
Cuando trate la mastitis puerperal, siga de cerca las instrucciones de su médico para evitar una recaída, que es la complicación más común de esta afección. No con menos frecuencia, la cantidad de comida puede reducirse, por lo que vale la pena utilizar el apoyo de un asesor de lactancia.
La complicación más grave de la mastitis puerperal es un absceso mamario.
Articulo recomendado:
Absceso mamario: causas, síntomas, tratamiento.Mastitis posparto: causas, síntomas, tratamiento
Mastitis posparto (mastitis no puerperalis) no está relacionada con la lactancia y es mucho menos común que la mastitis puerperal. La incidencia de este tipo de mastitis está estrechamente correlacionada con la edad; los especialistas han observado dos picos en la incidencia: el primero afecta a mujeres hasta los 30 años, el segundo, entre los 50 y 60 años.
En las mujeres más jóvenes, normalmente nos ocupamos de la mastitis perineural, cuyo factor de riesgo más importante es el tabaquismo. Además, las principales causas de mastitis posparto incluyen:
- hiperprolactinemia
- disfunción tiroidea
- medicamentos para la presión arterial alta
- implantes mamarios de silicona
- piercing del pezón
- lesiones
- infección de las glándulas sebáceas y sudoríparas
- enfermedades bacterianas como tuberculosis, sífilis, actinomicosis
Bajo la influencia de trastornos hormonales, las glándulas mamarias producen una secreción que, si no encuentra salida, es fácilmente susceptible de sobreinfección bacteriana. Los implantes y piercings de silicona provocan una inflamación prolongada, y su inserción requiere romper la continuidad de los recubrimientos, lo que abre el camino a los microorganismos. Los cambios mastopáticos (mastopatía), o sus complicaciones, también son una causa común de inflamación posparto de la mama.
Los síntomas del pezón posparto incluyen dolor en los senos no relacionado con el ciclo menstrual, retracción del pezón, secreción del pezón. Si ya ha comenzado a formarse un absceso, se siente un tumor móvil debajo de la piel y, después de que se rompe, una fístula purulenta.
Como en el caso de la mastitis puerperal, se utiliza antibioterapia (se recogen cultivos y se realiza un antibiograma), analgésicos y compresas. Desafortunadamente, es más probable que la mastitis no puerperal recaiga, así como la formación de un absceso y una fístula. a veces, la única solución es extirpar el lecho del absceso.
En el caso de la mastitis posparto y su absceso, todos los tejidos extraídos durante el tratamiento deben examinarse histopatológicamente para descartar causas neoplásicas.
Inflamación de la mama de los recién nacidos: causas, síntomas, tratamiento.
Muchos recién nacidos presentan agrandamiento de las glándulas mamarias pocos días después del nacimiento, un síntoma normal causado por las hormonas maternas y que desaparece 2-3 semanas después del nacimiento. Desafortunadamente, a veces las glándulas agrandadas se sobreinfectan, lo que resulta en mastitis neonatal (mastitis neonatorum). Ocurre raramente, generalmente en recién nacidos a término o casi a término, con el doble de frecuencia en recién nacidos de mujeres que de hombres. Aproximadamente el 50 por ciento de los bebés con mastitis neonatal tienen un absceso mamario.
-rodzaje.jpg)

-przyczyny-objawy-leczenie.jpg)