La úlcera de Buruli es una enfermedad tropical crónica y contagiosa causada por la bacteria Mycobacterium ulcerans. Es una enfermedad endémica, es decir, se encuentra entre la población que vive en una zona determinada. La enfermedad afecta la piel, el tejido subcutáneo, los músculos y los huesos y puede causar una discapacidad grave, a menudo de por vida.
La ulceración de la burula es una enfermedad característica de los climas tropicales y subtropicales y se presenta principalmente en África, el sudeste asiático, América del Sur y Australia. Después de la tuberculosis y la lepra, es la tercera micobacteriosis más común en el mundo, por lo que se puede ver que este problema no es infrecuente. Además, en 2015, la OMS registró varios miles de casos en más de una docena de países nuevos, pero, sin embargo, se anunció que el número total de casos había disminuido en los últimos años. Cabe mencionar que la úlcera de Burula en la mayoría de los casos se diagnostica en niños antes de los 15 años. Sin embargo, no se reveló ninguna predisposición de género a la enfermedad.
Úlcera de Burula: causas
Mycobacterium ulcerans causa infección por un mecanismo desconocido. Hay informes de que la enfermedad se produce como resultado de una superinfección de heridas en la piel. Algunas personas creen que las chinches pueden transmitir bacterias a los animales. Sin embargo, estas son solo hipótesis, ya que se están realizando investigaciones para explicar la patogenia detallada.
Úlcera de Buruli - síntomas y curso clínico
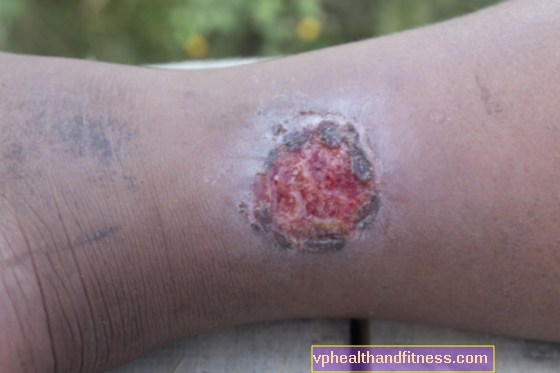
El curso de la enfermedad puede diferir para cada una de las áreas endémicas, pero el cuadro clínico de la úlcera de Buruli tiene varias características distintivas que se pueden ver en cada una de ellas. La enfermedad se manifiesta inicialmente como un bulto, placa o induración indoloros que aparecen en las extremidades (un poco más a menudo en las extremidades inferiores que en las superiores), deslizándose contra la piel y posiblemente con una ligera hinchazón. Con el tiempo, la lesión se vuelve cada vez más profunda y ulcerada, que gradualmente provoca necrosis de la piel, tejido subcutáneo y tejidos blandos. La úlcera está delimitada por un borde plano y elevado.
Según la OMS, la úlcera de Burula se ha dividido en 3 categorías. La primera es cuando solo se ve un pequeño cambio en la piel, que no daña el recubrimiento. Si no se implementa el tratamiento adecuado desde el principio, después de aproximadamente 4 semanas, se desarrollará la segunda etapa, que incluye nódulos ulcerados y no ulcerados, que pueden ir acompañados de hinchazón. La tercera categoría, la más peligrosa, incluye la inflamación de los huesos, músculos, articulaciones y todos los cambios destructivos dentro de ellos.
En más del 70% de los casos, la enfermedad se diagnostica en la etapa de úlcera.
Las heridas tardan muchos meses en sanar y el proceso a menudo implica la formación de queloides. Muy a menudo, la enfermedad tiene consecuencias permanentes en forma de contracturas musculares, deformación de articulaciones o incluso extremidades enteras. Parecería que una destrucción tisular tan grave provoca una respuesta sistémica del organismo. Sin embargo, la bacteria responsable de su formación produce una sustancia llamada micolactona. Esta toxina provoca inmunosupresión local, lo que significa que las células que supuestamente protegen al cuerpo humano de los patógenos se inactivan y, por tanto, no pueden participar en los procesos responsables de la formación del dolor o la fiebre.
Lea también: AMEBOSIS (amebiasis) - enfermedad tropical Enfermedad de Chagas - causas, síntomas, tratamiento Malaria - una enfermedad tropical mortal. ¿Cuánto sabes sobre la fiebre?¿Cómo identifico una úlcera de Burula?
En la gran mayoría de los casos, un médico experimentado en el área endémica puede diagnosticar una úlcera de Burula basándose en el cuadro clínico. Hay cuatro métodos de laboratorio disponibles para diagnosticar la enfermedad. La prueba más utilizada es la prueba de PCR, que permite la detección de ADN bacteriano en la muestra analizada. Además, la ulceración de Burula se puede identificar mediante cultivo celular, examen histopatológico o análisis directo de material biológico bajo un microscopio. Actualmente, se está trabajando para introducir un método moderno útil en el diagnóstico de la enfermedad. Se basa en pruebas que detectan la micolactona antes mencionada en el material recogido del paciente. Este examen es más sensible que el examen microscópico y, debido a su simplicidad, podría usarse ampliamente en áreas donde no se dispone de diagnósticos más complejos.
Úlcera de Buruli: ¿de qué se debe diferenciar?
Dependiendo de la edad del paciente, la extensión de la lesión, la latitud en la que se encuentra y las dolencias que la acompañan, es necesario excluir gradualmente diversas entidades patológicas que pueden parecerse a la úlcera de Burula. Las lesiones nodulares iniciales pueden parecerse, entre otras cosas, a un forúnculo, lipoma, lesiones fúngicas u otras infecciones de la piel o del tejido subcutáneo.
En Australia, las lesiones papilares pueden indicar una picadura de varios insectos típicos de la zona.
La hinchazón que aparece en una úlcera de Burula puede parecerse a la celulitis, una infección bacteriana de la piel y del tejido subcutáneo en la que, a diferencia de la enfermedad en cuestión, el paciente se queja de dolor y fiebre alta.
En pacientes de edad avanzada con antecedentes de ulceración de las extremidades inferiores, debe diferenciarse, entre otras cosas, de los cambios en el curso de la insuficiencia venosa crónica o, por ejemplo, de los cambios isquémicos provocados por aterosclerosis o diabetes.
En zonas con climas tropicales, es importante recordar las lesiones cutáneas que aparecen en el curso de leishmaniasis cutánea, oncocercosis o úlcera blanda causada por Haemophilus ducreyi.
La historia clínica recopilada correctamente juega un papel muy importante en el diagnóstico de las úlceras de Burula. Incluso si nos encontramos en una zona que no es endémica de esta entidad patológica, debemos recordar que hoy en día muchas personas deciden viajar a los rincones más remotos del mundo, donde es posible "contagiarse" muchas enfermedades que no se encuentran en nuestra tierra natal.
Úlcera de Burula: tratamiento y pronóstico
En el tratamiento de las úlceras de Burula, el papel más importante es diagnosticar la enfermedad lo antes posible e implementar la terapia adecuada sin demora. La enfermedad progresa gradualmente y debe hacer todo lo posible para evitar las complicaciones más graves que pueden derivar en una discapacidad permanente.
Las recomendaciones actuales se basan en una combinación de ocho semanas de antibióticos de rifampicina y estreptomicina. Este tratamiento debe preceder a cualquier tratamiento quirúrgico. El tiempo de tratamiento y el tipo de antibiótico son los mismos para todos los pacientes, independientemente del estadio de su enfermedad. Solo se recomienda a las mujeres embarazadas que cambien de estreptomicina a claritromicina.
En ocasiones es necesario someterse a un tratamiento quirúrgico, que consiste principalmente en retirar el tejido muerto y reparar todas las heridas. Algunos pacientes a veces requieren una rehabilitación adecuada, lo que lamentablemente es imposible en algunas partes del mundo.
La enfermedad, aparte del hecho de que a veces puede provocar daños permanentes en el cuerpo, rara vez pone en peligro la vida. La ulceración de la burula puede ser más agresiva en pacientes infectados por VIH y el efecto del tratamiento puede no ser tan satisfactorio como en individuos inmunocompetentes.
Vale la pena saberlo¿Existe alguna profilaxis que pueda evitar que Burula se ulcere?
Hasta que no se conozca la ruta precisa de transmisión de las bacterias que causan las úlceras de Burula, no se puede implementar la profilaxis adecuada. Se ha informado que la vacuna BCG proporciona inmunidad a corto plazo contra micobacterias patógenas, pero no se ha demostrado que el uso rutinario de esta vacuna para prevenir la úlcera de Buruli sea eficaz. La única forma es observar y educar activamente a los habitantes de las zonas endémicas. Mycobacterium ulceransasí como un rápido diagnóstico y verificación de todos los cambios sospechosos que aparecen en la piel.
Articulo recomendado:
Médico de MEDICINA DE VIAJE: consulte a un médico antes de ir a los trópicos