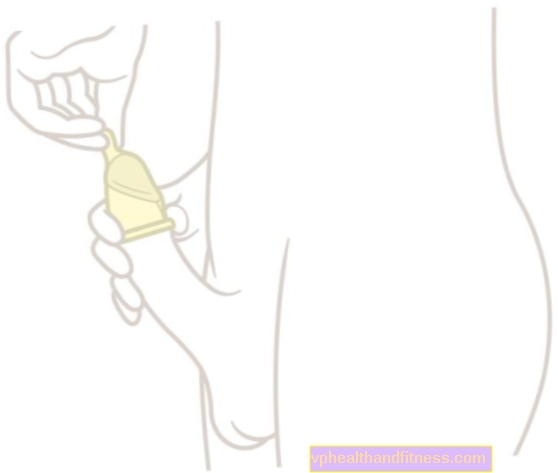
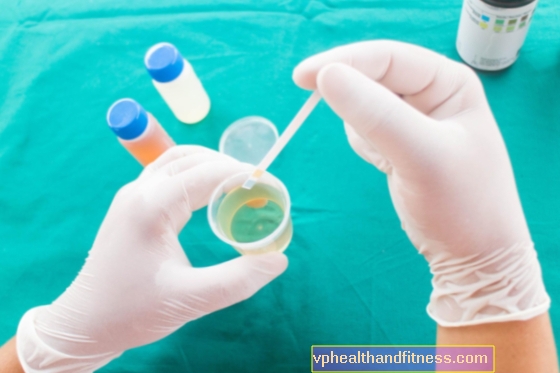
El cultivo es una prueba microbiológica que tiene como objetivo detectar e identificar microorganismos en sangre, orina, heces u otro material biológico. La inoculación es un proceso de múltiples etapas y solo se realiza en casos justificados. Compruebe cuáles son las indicaciones de cultivo y de qué trata la prueba.
El cultivo es una prueba microbiológica que se realiza para detectar e identificar patógenos en muestras de material biológico.
Debido al tipo de patógenos probados, se distinguen el cultivo bacteriológico (prueba bacteriológica) y el cultivo micológico (prueba micológica).
Por el tipo de material biológico, existen cultivos de sangre, orina, heces, semen, esputo o flujo vaginal. El material biológico también puede ser líquido cefalorraquídeo, hisopos de garganta, oído, nariz, mucosa oral e incluso de los sacos conjuntivales de los ojos, de pústulas y otras lesiones cutáneas, así como de heridas, fístulas o abscesos, etc.
Cultura - indicaciones para el estudio
El cultivo se realiza cuando se sospecha una infección, es decir, cuando el paciente presenta síntomas. Por ejemplo, la indicación de un urocultivo serán síntomas de una infección del tracto urinario, como lumbalgia o micción frecuente y dolorosa. Por otro lado, se puede sospechar una intoxicación de la sangre cuando se presenta fiebre y escalofríos, respiración y frecuencia cardíaca aceleradas, disminución de la presión arterial, deterioro de la conciencia u oliguria. Por el contrario, el cultivo de heces se realiza en un paciente que tiene diarrea, calambres abdominales y / o sangre o moco en las heces.
Se debe realizar un cultivo de orina y flujo vaginal en mujeres embarazadas, incluso en ausencia de síntomas de infección, para excluir la presencia de microorganismos que podrían representar una amenaza para el bebé.
Cultivo - recolección de material biológico
Primero, se debe recolectar adecuadamente una muestra de material biológico. En el caso del hemocultivo, se deben tomar al menos dos muestras de sangre de dos venas diferentes, en dos tubos que contengan dos tipos de medio de cultivo (que permitan la detección de bacterias tanto aeróbicas como anaerobias). A su vez, el material biológico de la vagina se toma con un hisopo especial: un hisopo se toma del vestíbulo vaginal y el otro del área del ano. Luego, los hisopos también se colocan sobre un sustrato especial (el llamado sustrato de transporte). Por otro lado, a la primera muestra se le realiza un urocultivo, orina después de la noche (entonces el número de bacterias es el más alto), que se recoge en un recipiente estéril utilizando el llamado corriente media.
ImportanteAntes de realizar el cultivo, informe a su médico sobre todos los medicamentos que está tomando (especialmente antibióticos y medicamentos que afectan la coagulación de la sangre), afecciones médicas y posibles portadores de patógenos de transmisión sanguínea (por ejemplo, VHB, VHC, VIH).
Lea también: Antibiograma antes del tratamiento con antibióticos. Cómo se ve el antibiograma y cómo se lee ... Análisis de sangre: hemograma, bioquímica, frotis de orina: análisis. PRUEBA BÁSICA DE ORINA que dice mucho sobre SALUDCultura: ¿cuál es la prueba?
ETAPA 1 - Siembra
El primer paso es sembrar el material biológico, es decir, aplicar una muestra del material al llamado medio de cultivo (microbiológico). Es una mezcla de nutrientes cuidadosamente seleccionados que permiten el crecimiento y multiplicación de microorganismos. Los medios de crecimiento enriquecidos con sangre son los más utilizados, ya que proporcionan condiciones óptimas para el crecimiento de la mayoría de las especies de patógenos.
La inoculación se puede realizar de varias maneras: en un medio líquido, en agar inclinado, pero la mayoría de las veces se realiza en placas de Petri (es un recipiente de laboratorio, un soporte cilíndrico con un fondo ancho y plano), es decir, un poco del material que se está probando se extiende en zigzag o radialmente por toda la superficie. sustratos, o se dividen en sectores y el material se distribuye en ellos.
Por lo general, la inoculación se realiza bajo una celda laminar que permite una condición estéril. La cámara evita que las bacterias o las esporas de hongos, que flotan constantemente en el aire fuera de la cámara, entren en la cámara.
Este es el caso, por ejemplo, del cultivo de orina. En el caso del hemocultivo, este paso se omite porque el medio se coloca en botellas o tubos de ensayo estériles en los que se extrae sangre directamente. Lo mismo se aplica a los hisopos, que se colocan en un medio especial inmediatamente después de la recolección y se destinan inmediatamente a la reproducción.
ETAPA 2 - CRÍA
Una vez aplicada la muestra al sustrato, se coloca en una incubadora, donde la temperatura corresponde a la del cuerpo humano. Estas son las condiciones que conducen a la multiplicación de microorganismos. La estimulación del crecimiento de los microorganismos deseados también se puede obtener seleccionando el pH y la oxigenación apropiados. El cultivo de patógenos dura desde 24-48 horas (algunas especies de bacterias) hasta varias docenas de días (algunos hongos).
ETAPA 3 - AISLAMIENTO
El propósito de este paso es aislar una especie específica de patógeno. En el caso de aislamiento de microorganismos, se prepara una suspensión bacteriana de una densidad específica, que se utilizará para identificar y determinar la susceptibilidad farmacológica de la cepa.
ETAPA 4 - IDENTIFICACIÓN
Actualmente se utilizan pruebas bioquímicas, manuales o automáticas para identificar microorganismos. Un ejemplo de prueba bioquímica es la prueba API. Consiste en introducir la suspensión bacteriana en cada uno de los microtubos incluidos en el set. La siguiente etapa es el cultivo de microorganismos a la temperatura adecuada. Las reacciones bioquímicas que tienen lugar durante este tiempo provocan cambios de color, ya sea de forma espontánea o tras la adición del reactivo indicador. Para la lectura se utiliza un libro de códigos o un programa informático especial.
El diagnóstico microbiológico se complementa con una preparación microscópica que permite la observación de las células patógenas después de su tinción previa.
ETAPA 5 - ANTIBIOGRAMA
Una vez completada la inoculación, se realiza un antibiograma para evaluar la susceptibilidad del patógeno al fármaco. El microbiólogo coloca discos con antibióticos de concentraciones específicas en un medio apropiado con la suspensión bacteriana aplicada (el llamado antibiograma). Las lecturas de antibiograma se realizan midiendo el tamaño de las zonas de inhibición del crecimiento alrededor de los discos de antibióticos.
Con base en los resultados del examen microbiológico y el antibiograma, el médico decide el tratamiento adecuado.
---na-czym-polega-wskazania-do-posiewu.jpg)



















---jak-pali-czy-szisza-jest-szkodliwa.jpg)