El pénfigo paraneoplásico (latín pénfigo paraneoplasticus) es una enfermedad perteneciente a los síndromes paraneoplásicos dermatológicos. La causa de las lesiones cutáneas en el pénfigo paraneoplásico es un cáncer que se desarrolla en el cuerpo. El pénfigo paraneoplásico puede ser el primer síntoma de enfermedad neoplásica, por lo que el diagnóstico de lesiones tipo pénfigo siempre requiere la exclusión de su base paraneoplásica. Descubra cómo se desarrolla el pénfigo paraneoplásico y qué tipos de cáncer puede acompañar. ¿Cuál es el diagnóstico y tratamiento del pénfigo paraneoplásico?
Tabla de contenido
- ¿Cómo se forma el pénfigo paraneoplásico?
- Pénfigo paraneoplásico: síntomas y curso
- ¿Qué cánceres pueden ir acompañados de pénfigo paraneoplásico?
- Pénfigo paraneoplásico - diagnóstico
- Tratamiento del pénfigo paraneoplásico
Pénfigo paraneoplásico (lat. pénfigo paraneoplasticus) es un tipo especial de pénfigo. Al igual que otros síndromes paraneoplásicos, el pénfigo paraneoplásico es causado por la respuesta del cuerpo al cáncer que se desarrolla en él.
El sistema inmunológico intenta defenderse de la enfermedad, pero su respuesta puede estar fuera de lugar; así es como se producen los autoanticuerpos. Con frecuencia, los síndromes paraneoplásicos son el primer signo de desarrollo de cáncer en el cuerpo.
Además del pénfigo paraneoplásico, existen muchas otras variantes de esta enfermedad que no están relacionadas con el cáncer. Según las estimaciones, el pénfigo paraneoplásico representa el 3-5% de todos los casos de pénfigo. No obstante, en el caso de diagnosticar esta enfermedad, siempre se debe pensar en la posible base paraneoplásica y excluir la posible coexistencia de enfermedad neoplásica.
¿Cómo se forma el pénfigo paraneoplásico?
Pénfigo (lat. pénfigo) es un grupo de enfermedades pertenecientes a las enfermedades cutáneas con ampollas. El síntoma principal del pénfigo es la formación de ampollas en la epidermis, que pueden ocupar grandes áreas de la piel. Las ampollas suelen ir acompañadas de erosiones (a veces muy profundas), cambios eritematosos y exfoliación de la epidermis. En algunos casos, el pénfigo también afecta las membranas mucosas, así como el cabello y las uñas.
El pénfigo pertenece al grupo de enfermedades autoinmunes. Son causadas por el reconocimiento inadecuado de las propias células del cuerpo por parte del sistema inmunológico. Al confundir los autoantígenos con extraños, el sistema inmunológico intenta destruir sus propias células. El resultado de esta reacción es la producción de los llamados autoanticuerpos, es decir, anticuerpos dirigidos contra sus tejidos.
En el pénfigo, estos anticuerpos tienen un efecto destructivo sobre las células epidérmicas, que se manifiesta en la formación de ampollas. Un rasgo característico del pénfigo es el fenómeno de la acantólisis. La acantólisis es la ruptura de las conexiones entre las células epidérmicas, lo que conduce a la formación de cambios característicos de la piel.
¿Cuáles son las causas de los fenómenos autoinmunes en el pénfigo? En la mayoría de los casos, la causa subyacente del "cambio" inadecuado del sistema inmunológico sigue siendo desconocida. En algunos pacientes, se sospecha el papel de los factores genéticos y las infecciones virales. A veces, aparecen cambios parecidos al pénfigo después de tomar ciertos medicamentos o comer alimentos específicos (los llamados Alliumque contienen compuestos de azufre: puerro, ajo, cebolla).
Pénfigo paraneoplásico: síntomas y curso
Un rasgo característico del pénfigo paraneoplásico es la afectación extremadamente frecuente de la mucosa oral. El primer síntoma de la enfermedad en la mayoría de los casos son erosiones dolorosas, sangrantes y de difícil curación que aparecen en el interior de las mejillas, en la lengua, paladar, labios o encías. Con el tiempo, las lesiones pueden extenderse a las membranas mucosas cercanas y afectar la garganta y la mucosa nasal (lo que también provoca sangrado).
El pénfigo paraneoplásico causa con relativa frecuencia complicaciones oftálmicas: afecta inicialmente a la conjuntiva y luego a las estructuras posteriores del globo ocular, y puede provocar un daño irreversible en el órgano de la visión.
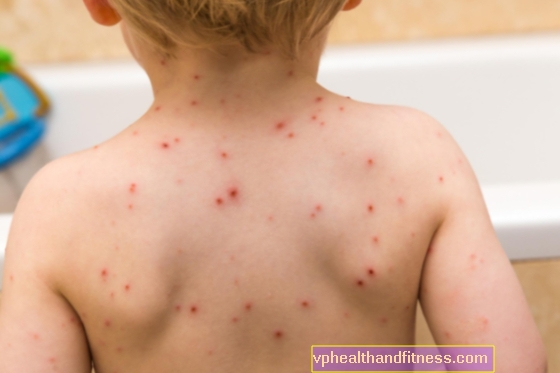
Después de un tiempo, las lesiones típicas de las membranas mucosas suelen ir acompañadas de lesiones cutáneas, que pueden adoptar diversas formas. El reconocimiento inequívoco puede resultar difícil al principio. Además de las ampollas típicas del pénfigo, la piel puede desarrollar cambios que se asemejan al eritema multiforme, el liquen plano y otras enfermedades dermatológicas.
Las lesiones cutáneas en el pénfigo se denominan polimórficas, lo que significa que ocurren simultáneamente en varias formas:
- ampollas
- se sonroja
- cambios hemorrágicos
- bultos
- erosión
- peeling focos
- costras
- úlceras profundas
Prácticamente toda la superficie de la piel puede verse afectada, aunque los cambios en la parte superior del cuerpo se observan con un poco más de frecuencia.
Hay otra razón por la que el pénfigo paraneoplásico es un subtipo especial de pénfigo. Los anticuerpos que causan el pénfigo paraneoplásico ejercen un efecto destructivo no solo sobre las células de la epidermis y la mucosa oral. Son los únicos que pueden dañar otros epitelios de nuestro organismo. Por este motivo, el pénfigo paraneoplásico también puede afectar a otros órganos donde se ubican las mucosas:
- tubo digestivo
- sistema respiratorio
- órganos genitales
En la literatura científica, el pénfigo paraneoplásico se denomina cada vez más como "síndrome multiorgánico autoinmune paraneoplásico" (síndrome PAMS), que enfatiza la multitud de lesiones y órganos afectados por esta enfermedad.
Las complicaciones de otros órganos, especialmente del sistema respiratorio, responden mal al tratamiento, empeoran significativamente el pronóstico y representan el mayor riesgo para los pacientes.
¿Qué cánceres pueden ir acompañados de pénfigo paraneoplásico?
Aunque la literatura describe varios tipos de neoplasias con las que coexiste el pénfigo paraneoplásico, la gran mayoría de ellas son neoplasias hematológicas. Estos incluyen varios tipos de linfomas y leucemias. Entre ellos se encuentran principalmente los linfomas de células B, la leucemia linfocítica crónica (LLC) y el timoma.
Un ejemplo de una enfermedad proliferativa benigna que también puede asociarse con el pénfigo paraneoplásico es el tumor de Castleman.
Los carcinomas de células escamosas, los sarcomas de tejidos blandos y los melanomas son neoplasias mucho menos frecuentes que subyacen al pénfigo paraneoplásico.
Pénfigo paraneoplásico - diagnóstico
El diagnóstico de pénfigo paraneoplásico se basa en varios tipos de investigación. El primer paso para hacer un diagnóstico es una anamnesis y un examen físico completos, con especial énfasis en las lesiones cutáneas y mucosas.
Por supuesto, el diagnóstico de pénfigo paraneoplásico "a ojo" no es posible, ya que el cuadro clínico puede sugerir muchas otras enfermedades dermatológicas.
La presencia de ampollas de difícil cicatrización y erosiones de causa no identificada es una indicación para la recogida de muestras, que luego se someten a examen histopatológico. Bajo el microscopio, el fenómeno de acantólisis suele ser visible, es decir, la pérdida de conectividad entre las células epidérmicas, típica del pénfigo.
Para hacer un diagnóstico definitivo, es necesario detectar los autoanticuerpos subyacentes en la sangre. En el caso del pénfigo paraneoplásico, estos son los llamados Anticuerpos PNP dirigidos contra varios antígenos de la epidermis (incluyendo demoplakin y envoplakin).
La combinación del cuadro clínico, el resultado del examen histopatológico y la determinación de autoanticuerpos específicos permite el diagnóstico.
En la etapa de diagnóstico, es igualmente importante reconocer la neoplasia subyacente al pénfigo paraneoplásico. Por supuesto, es más fácil adoptar la ruta de diagnóstico correcta cuando un paciente con un cáncer diagnosticado desarrolla cambios en la piel típicos del pénfigo. A veces, sin embargo, el pénfigo paraneoplásico se diagnostica antes de que se diagnostique el cáncer. Entonces es necesario extender significativamente el diagnóstico, especialmente hacia enfermedades hematológicas.
Por lo general, se realizan análisis de sangre completos y pruebas de imagen adicionales (tomografías computarizadas del tórax y el abdomen). Se estima que en aproximadamente 1/3 de los casos los síntomas del pénfigo paraneoplásico preceden al diagnóstico del cáncer subyacente.
Tratamiento del pénfigo paraneoplásico
El tratamiento del pénfigo paraneoplásico requiere actividades multidireccionales. El tratamiento de la enfermedad subyacente, es decir, el tumor subyacente al pénfigo, ofrece las mejores posibilidades de una terapia eficaz. En el caso de los tumores monofocales, la cirugía es la más importante, mientras que en el tratamiento de las neoplasias hematológicas diseminadas se utilizan principalmente diversas formas de quimioterapia. La eliminación o inhibición de la enfermedad neoplásica reduce la cantidad de anticuerpos producidos y alivia los síntomas del pénfigo.
Por supuesto, la terapia sintomática se usa simultáneamente con el tratamiento oncológico. Las dosis altas de glucocorticosteroides son la primera línea de medicamentos que bloquean la reacción anormal del sistema inmunológico.
En el caso de resistencia a este grupo de fármacos, se implementa una terapia inmunosupresora más intensiva para suprimir la respuesta inmune. Los inmunosupresores más utilizados incluyen azatioprina, ciclosporina y micofenolato de mofetilo.
Desafortunadamente, en muchos casos de pénfigo paraneoplásico, dicha farmacoterapia sigue siendo ineficaz.
Los métodos de terapia más agresivos incluyen, por ejemplo, plasmaféresis, es decir, la purificación de los autoanticuerpos circulantes que causan los síntomas de la enfermedad. A pesar del tratamiento intensivo, el pénfigo paraneoplásico puede ser resistente a todas las formas de terapia.
Es particularmente difícil subsanar cualquier cambio en las membranas mucosas, mientras que la afectación del tracto digestivo y del tracto respiratorio es prácticamente irreversible y se asocia a un pronóstico muy grave.
Bibliografía:
- "Enfermedades de la piel y enfermedades de transmisión sexual" S. Jabłońska, S. Majewski, PZWL 2013
- Wieczorek M, Czernik A. Pénfigo paraneoplásico: una breve revisión. Clin Cosmet Investig Dermatol. 2016; 9: 291–295. Publicado el 23 de septiembre de 2016.doi: 10.2147 / CCID.S100802, acceso en línea
- Paolino G, Didona D, Magliulo G, et al. Pénfigo paraneoplásico: conocimiento de la patogenia autoinmune, las características clínicas y la terapia. Int J Mol Sci. 2017; 18 (12): 2532. Publicado el 26 de noviembre de 2017.doi: 10.3390 / ijms18122532, acceso en línea

Leer más artículos de este autor




-porada-eksperta.jpg)